PMSとPMDDについて、最新の知見を含めて概観してみます。
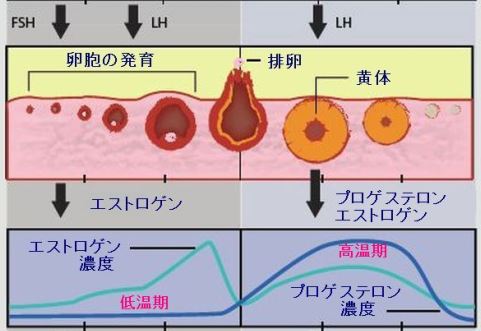
月経周期とホルモンの変化について(図を参考にしてください)
月経周期には、特徴的なホルモンの変化が起こります。
まず、図の一番右側、黄体の働きの低下から、図の一番左側に時間が進行します。
黄体の働きが低下すると、脳下垂体からの卵胞刺激ホルモン(FSH)と黄体形成ホルモン(LH)の分泌が増加して卵胞が排卵に向けて発育します。(図の左側)
この時期(卵胞期)はエストロゲン(エストラジオール)の分泌が中心です。
排卵後、卵胞(排卵後は黄体と呼ばれる)のホルモン分泌が変化します。
エストラジオールはまだ分泌されていますが、中心はプロゲステロンの分泌になります。(図の右側)
このホルモン変化は、子宮内膜を着床に向けて準備しますが、ホルモン受容体は多くの器官系に存在するため、月経周期のホルモン変化は他の器官にも影響を与えます。
プロゲステロンは平滑筋を弛緩させるため、腸の働きが悪くなり、便秘や膨満感が起こります。
脳にも受容体は存在しています。そのため、ホルモンの変動に特に敏感な人は、黄体期にイライラや不安などの気分の変化を訴えます。
人によっては、これらの症状が強く出て、日常生活に支障をきたします。また、生活の質全体が低下することにもなります。
PMS
PMSの特徴は、黄体期に症状が出現して、月経の開始とともに症状が消失することです。
症状には、身体的なものと感情的なものがあります。人によって、症状の強さは様々です。
感情的な症状が重度の場合には、月経前不快気分障害(PMDD)と診断されます。
PMSをもつ女性は、プロゲステロン(および、その代謝物)に対して異常な反応を示すと考えられています。
このプロゲステロンに対する反応は、セロトニンの影響を受けると考えられています。
PMSに多い症状は、腹部の膨満感、気分の変動、無気力、イライラ、不安、および乳房の圧痛です。
PMSと診断するには、2周期以上の症状を記録する必要があります。
できれば、甲状腺機能障害によるものでないか、血液検査で鑑別することが望ましいと思います。
治療の流れと非薬物療法
症状によって生活の質が低下したり、生活に支障をきたす場合には治療が必要になります。
ライフスタイルの修正は、重症度に拘わらず行うべきです。定期的な運動習慣、(糖質と食物繊維が一緒になった)複合炭水化物を主食にする、カフェイン、砂糖、ナトリウムの摂取量を減らす、などです。
栄養補助食品については、PMDDの治療法として推奨するには、まだ研究が不十分ですが、以下のようなデータがあります。
カルシウムを1日1200mg摂取すると、PMSの症状が有意に減少する。
ビタミンB6を1日50~100mg摂取すると効果がある。
(1日100mgを超える用量では末梢神経障害を引き起こす可能性がある)
マグネシウムを1日200~360mg、ビタミンEを1日400IU摂取すると症状が緩和する。
認知行動療法的アプローチとして、症状日誌の記載が勧められます。
光療法に関する研究では、薄暗い赤色光療法と明るい白色光療法を比較すると、明るい光では症状が改善しましたが、薄暗い光では症状の改善がありませんでした。
セント・ジョンズ・ワートが、身体症状の治療にプラセボよりも効果があったという研究があります。
精神薬による治療
SSRIは、気分症状の治療の第一選択薬です。
SSRIは、PMS/PMDDの身体症状と感情症状の両方を軽減します。
一般に、女性は低用量のSSRIに反応します。また、効果も早く、多くの場合数日以内に症状が改善します。
SSRI以外にも、クロミプラミン(アナフラニール)、ベンラファキシン(イフェクサー)、デュロキセチン(サインバルタ)なども有効です。
SSRIの投与方法には、連続投与、(黄体期のみの)間欠投与、(黄体期に投与量を増やして連続投与する)半間欠投与、があります。
一般に、間欠投与よりも連続投与の有効性が高いとされています。
SSRIの投与に際しては、躁転などに注意が必要です。病歴などより双極2型などが疑われる場合には、精神科での治療が必要です。
ベンゾジアゼピン系薬については、特に月経前の不安症状を軽減する効果があることが示されていますが、乱用や依存の可能性を考えて慎重に用いる必要があります。
ホルモン療法
ホルモン治療は、排卵を抑制することで月経周期による症状がなくなるという原理に基づいています。
しかし当初、経口避妊薬(ピル)による治療の結果はまちまちでした。有効性を安定して示したのは、新しいプロゲスチンであるドロスピレノンが使われ始めてからです。
ドロスピレノンは、他のピルに含まれるプロゲスチンとは違って、化学的には利尿薬スピロノラクトンの関連物質です。
ピルで注意がいるのは、もともとうつ病のある女性では有効でないと言うことです。
ピルの開始に当たっては、慎重な判断が必要です。
特に血栓、脳卒中、片頭痛の既往歴がある場合には、ピルはあまり適していません。
35歳以上の喫煙女性はピルを使用すべきではありません。
うつ病の既往歴のある女性も、ピル開始前に医師に相談して下さい。ピルを開始した後は、気分の変化に注意を払う必要があります。最近の研究では、ピルを服用している女性は、ピルを服用していない女性に比べて、2倍の確率で自殺を試みるか、自殺を完遂することが明らかになっています。
リュープリンなどのGnRHアゴニスト(ゴナドトロピン放出ホルモンアゴニスト)は、月経前症状を軽減することがわかっています。しかし、これらの薬はエストロゲンを更年期レベルまで低下させるため、ほてりや膣の乾燥、骨粗鬆症のリスクが増加します。
エストロゲンとプロゲステロンの追加療法で、これらの副作用は軽減されますが、この追加によって一部の女性は、PMDDの症状が再発します。
合成アンドロゲン(男性ホルモン)のダナゾールも、排卵を抑制するのに十分な量を投与した場合、PMS/PMDDの症状を改善します。しかし、ニキビ、多毛症、体重増加などの重大な副作用の危険性があります。
外科治療
以上の治療法をすべて試しても、重度のPMDDの症状が続く場合には、子宮摘出術と両側卵巣摘出術(子宮、卵管、卵巣の摘出)という選択肢があります。子作りを終えた女性などでは、検討される場合があります。
このような手術を受けた女性は、骨粗鬆症や心臓病などの更年期障害の合併症を防ぐために、エストロゲン補充療法を継続して受けるべきであるとされています。
原因について少し詳しく
PMS/PMDDの原因は、正確には分かっていません。しかし、単に心理的な問題ではなく、生物学的な現象であるという点では多くの研究者の考えが一致しています。
PMS/PMDDをもつ女性は、正常な周期的ホルモン変化に対して、特別な感受性を持っているようです。ホルモン調節障害を持っているとか、ホルモンのレベルが異常であるとか、そういうことではなさそうです。
例えば、リュープリンのような薬で 卵巣周期を抑制すれば、PMS/PMDDの症状がなくなります。しかし、例えばアドバック療法でエストラジオール/プロゲステロンの補充療法を開始すると症状が再発します。この事実は、エストラジオール/プロゲステロンの上昇が、症状出現のトリッガーになっていることを示唆します。
エストロゲンとプロゲステロンの変動は、中枢神経系のうち、セロトニン作動性、ノルアドレナリン作動性、ドーパミン作動性の経路に大きな影響を及ぼします。多くの研究から、PMS/PMDDの病因には、特にセロトニン神経系が関与していることが示唆されています。
具体的には、セロトニントランスポーター受容体の密度低下と、セロトニン神経伝達に異常があることが示唆されています。これが、過敏性、気分の落ち込み、炭水化物切望などの症状と関連していると考えられます。
また、PMSの症状には、ギャバの関与も考えられています。
プロゲステロンが代謝されてできるアロプレグナノロンは、ギャバA 受容体に作用してギャバの効果を増強します。PMDD を持つ女性に、アロプレグナノロン拮抗薬を黄体期に投与すると症状が75%改善しました。(PMDD女性が、アロプレグナノロンに過剰反応していることを示唆しています)
別の研究では、PMDD女性の小脳で、ギャバの抑制が不十分である可能性が示唆されています。
参考記事